ГАУЗ МНПЦ МРВСМ ДЗМ: эффективное и безопасное восстановление нарушенных функций №6(100), 2019 год
Многопрофильной клинике медицинской реабилитации — филиалу № 3 Государственного автономного учреждения здравоохранения «Московский научно-практический центр медицинской реабилитации, восстановительной и спортивной медицины Департамента здравоохранения города Москвы» (ГАУЗ МНПЦ МРВСМ ДЗМ) в этом году исполнилось 30 лет. Филиал постоянно развивается, специалисты клиники ежегодно совершенствуют применяемые ими методики, в том числе с использованием высокотехнологичного современного оборудования. Именно об этом мы и хотим рассказать в данной публикации.
В нашем разговоре принимают участие директор ГАУЗ МНПЦ МРВСМ ДЗМ, главный внештатный специалист по медицинской реабилитации и санаторно-курортному лечению ДЗМ, доктор медицинских наук, профессор кафедры восстановительной медицины, реабилитации и курортологии Первого МГМУ им. И.М. Сеченова Ирэна Владимировна Погонченкова, первый заместитель директора ГАУЗ МНПЦ МРВСМ ДЗМ, доктор медицинских наук, профессор Марина Анатольевна Рассулова и заведующая филиалом № 3 (Многопрофильная клиника медицинской реабилитации) ГАУЗ МНПЦ МРВСМ ДЗМ, кандидат медицинских наук Елена Викторовна Кольяк.
— Московский научно-практический центр медицинской реабилитации, восстановительной и спортивной медицины Департамента здравоохранения города — ведущее реабилитационное учреждение в сфере столичного здравоохранения, — рассказывает
Ирэна Погонченкова. В структуру Центра входят 3 специализированные клиники, поликлиника восстановительного лечения и 6 врачебно-физкультурных диспансеров. Ежегодно на базе ГАУЗ МНПЦ МРВСМ ДЗМ осуществляется более 2,6 млн приёмов пациентов с профилактическими и лечебно-диагностическими целями и 21 тыс. госпитализаций в условиях круглосуточного стационара. Одна из приоритетных задач Центра — медицинская реабилитация пациентов непосредственно после интенсивного (консервативного или оперативного) лечения различных заболеваний центральной нервной и периферической нервной системы, а также заболеваний опорно-двигательного аппарата.
Корр.: Ирэна Владимировна, какие технологии медицинской реабилитации используются для достижения поставленной цели?
И.В. Погонченкова: Мы используем как базовые, так и адъювантные (дополнительные) технологии.
Основой реабилитационного процесса являются индивидуальные и групповые занятия ЛФК с инструктором-методистом с использованием механотерапевтических устройств для восстановления различных групп мышц, координации движений, объёма движений в суставах и/или позвоночнике, с применением прикладных методик лечебной физкультуры (PNF, Войта, Бобат).
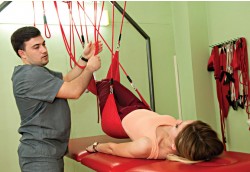
Для пациентов с выраженными ограничениями жизнедеятельности, не способных к самостоятельному передвижению, реабилитационный процесс начинается с тренировки вегетативных (регуляторных) функций для поддержания вертикальной позы с применением автоматического аппарата-вертикализатора, который позволяет наблюдать изменение основных жизненно важных параметров организма при увеличении угла вертикализации. По достижении устойчивой вертикализации пациента, в положении сидя начинается обучение его функции ходьбы с использованием подвесных систем для разгрузки веса тела больного, назначаются тренировки поддержания равновесия с фиксацией пациента за тазовый пояс на аппаратах с биологической обратной связью (БОС). Следующим этапом восстановления двигательных функций становится обучение ходьбе в параллельных брусьях, ходьбе с применением дополнительных средств опоры (ходунки, трости и другие), а также технология функциональной стимуляции мышц в движении (16 групп мышц в момент их сокращения в разные фазы ходьбы).
При восстановлении функции нижних конечностей у пациентов с повреждением спинного мозга используется роботизированный реабилитационный комплекс MotionMaker c БОС и функциональной стимуляцией мышц, а также обучение ходьбе в экзоскелете «Экзоатлет».
Для реабилитации функций руки применяются технологии зеркальной терапии, тренинга с БОС на аппаратах MJS, Isomove, виртуальной реальности (Девирта Делфи, Девирта Точность), арт-терапии, эрготерапии, терапии ограничением движения здоровой конечности (на 90 % дневного времени здоровая конечность фиксируется, все необходимые действия осуществляются паретичной рукой). В настоящее время в филиале проводится апробация реабилитационной технологии «интерфейс мозг — компьютер — экзокисть», в основе которой реализовано представление движения руки с помощью роботизированной экзокисти путём считывания сигналов от нейронов мозга с помощью электроэнцефалографа.
При реабилитации пациентов с центральным спастическим парезом применяется ботулинотерапия под ультразвуковым контролем точности попадания препарата в вовлечённую в паттерн спастичности мышцу.
Наконец, для определения реабилитационного прогноза восстановления двигательной функции используется измерение скорости проведения нервного импульса по кортикоспинальному тракту с помощью транскраниальной магнитной стимуляции.
— Клиника оснащена современным медицинским оборудованием экспертного класса, внедрены стандарты обслуживания, сформирована команда профессионалов, — продолжает тему Марина Анатольевна Рассулова. — Мы поставили перед собой задачу, опираясь на последние достижения в медицинской реабилитации, — обеспечить пациентов эффективной и безопасной медицинской помощью, направленной на восстановление утраченных функций, а также на достижение позитивных изменений у больных с хронической патологией.
Корр.: Какое оборудование имеется в филиале № 3 для восстановления временно утраченных навыков? Какие технологии виртуальной и дополненной реальности применяются в процессе реабилитации?
М.А. Рассулова: Для восстановления функции речи проводятся ежедневные логопедические занятия, при необходимости — с использованием нейромышечной электрофониатрической и электроартикуляционной стимуляции VokaStim.
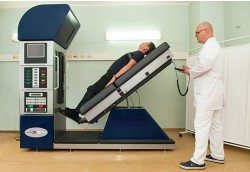
При восстановлении функции позвоночника применяется комплекс для безоперационного лечения грыжи межпозвонкового диска DRX-9000. В отличие от других способов вытяжения позвоночника, здесь за счёт конструктивных и технологических особенностей устройства удаётся осуществить значительную тракцию наиболее патологически изменённого диска, практически не оказывая воздействия на соседние сегменты. Также мы используем комплекс для расслабления мускулатуры пояснично-крестцового отдела позвоночника (Satis-form), систему «Tergumed 3D» с БОС для восстановления «мышечного корсета» поясничного отдела позвоночника.
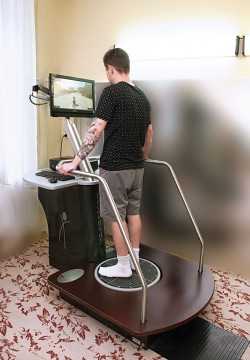
Для восстановления функций суставов используются линейки (комплекты аппаратов для всех суставов) механотерапевтического оборудования для разработки контрактур (Artromot, ORMED, KineTec), занятия в подвешенном состоянии на кинезиотерапевтическом комплексе «Экзарта», «Угуль», тренировки на аппаратах с БОС.
С целью повышения эффективности реабилитационных мероприятий применяется полный спектр преформированных (искусственно созданных) физиотерапевтических факторов на современных физиотерапевтических аппаратах, ударно-волновая терапия (Wellwaiv), высокоинтенсивная лазерная терапия (Hillterapia), водолечение (лечебные ванны, лечебные души — циркулярные, «Шарко», восходящий, подводный душ-массаж, горизонтальное подводное вытяжение, сухие углекислые ванны), мануальная терапия, рефлексотерапия, классический и сегментарный массаж, аппаратный массаж электростатическим полем (Хивамат Эвидент, Элгос), аппаратный лимфодренажный массаж LPG Cell M6 Integral.
Сегодня технологии виртуальной (VR) и дополненной (AR) реальности всё более активно внедряются в клиническую практику работы по восстановлению движений и когнитивных функций у больных с поражением головного мозга ввиду их экологичности, программируемости, возможности селективного выделения необходимой (в том числе полимодальной) сенсорной стимуляции, а также установления обратной связи в режиме реального времени.
В рамках исследовательских проектов в настоящий момент психологической службой филиала разрабатываются программы психологической оптимизации реабилитационного процесса посредством включения в них технологий виртуальной (VR) и дополненной (AR) реальности. Это, в частности, неинвазивная компьютерная технология дополненной реальности, предназначенная для восстановительных тренировок движения кисти методом нейропроб с помощью алгоритмов компьютерного зрения у пациентов, перенесших инсульт, — программа «Визуальная медицина». Это аппаратно-программный комплекс «ПРАК» (программа резонансно-акустических колебаний), с помощью которого проводится индивидуальная психосоматическая коррекция методом светозвуковой стимуляции головного мозга. Высокотехнологичное средство VR «Шлем виртуальной реальности Vive Focus Plus EEA» служит для психологической коррекции болевого синдрома у пациентов с хронически протекающими дегенеративно-дистрофическими заболеваниями крупных суставов и позвоночника на втором этапе медицинской реабилитации.
Добавлю, что ежегодно медицинскую реабилитацию в многопрофильной клинике-филиале проходит около 16 тысяч пациентов.
Корр.: Вопрос заведующей филиалом № 3. Елена Викторовна, как специалистами филиала достигается эффект лечения по профилю «медицинская реабилитация»?
Е.В. Кольяк: Основой эффективной медицинской реабилитации в нашем подразделении является мультидисциплинарный подход. В состав мультидисциплинарных реабилитационных бригад входят врач-специалист, врач функциональной диагностики, врач-терапевт, врач-психотерапевт, врач-физиотерапевт, врачи и методисты по лечебной физкультуре, инструкторы по трудотерапии и восстановлению бытовых навыков, медицинские психологи, логопеды, медицинские сёстры, младшие медицинские сёстры по уходу за больными.
За 30 лет работы по профилю «медицинская реабилитация», в филиале № 3 накоплен значительный опыт по высококвалифицированной комплексной этапной медицинской реабилитации больных, перенёсших инсульт, черепно-мозговую и позвоночно-спинальную травмы, травмы скелета; а также после реконструктивных операций на позвоночнике, эндопротезирования суставов конечностей, с заболеваниями позвоночника и суставов.
Осмотр пациента мультидисциплинарной бригадой производится в первые часы после госпитализации. Реабилитационные процедуры проводятся семь дней в неделю. В среднем лечебный процесс занимает у пациента 4 часа в день. У большинства из них — свободный режим, что подразумевает обязательные ежедневные прогулки (даже для маломобильных пациентов), терренкур, обучение «скандинавской» ходьбе.
Корр.: Мультидисциплинарной реабилитационной бригадой для каждого пациента формируется индивидуальная программа медицинской реабилитации (ИПР). Из чего она состоит?
Е.В. Кольяк: Программа определяет актуальную, реалистичную цель реабилитации и план её достижения с учётом имеющихся факторов риска и ограничения для реабилитационных мероприятий.
ИПР включает такие подпрограммы, как восстановление двигательных функций (поддержание вертикальной позы сидя, затем стоя, обучение ходьбе, восстановление функции руки); тренировка равновесия (стабилотренинг); коррекция высших психических функций (когнитивный тренинг, логопедические занятия для восстановления речи); психокоррекция (сопровождение медицинского психолога, психотерапия); обучение навыкам бытового самообслуживания актуальных в повседневной жизни (эрготерапия); восстановление объёма движений в суставе и/или позвоночнике; лечение боли; профилактика осложнений, повторных сосудистых катастроф, падений.
Корр.: Огромное значение для таких пациентов имеет и психологическая реабилитация.
Е.В. Кольяк: Психологическая служба филиала № 3 использует различные методы психокоррекционных вмешательств.
«Школа пациента» проводится в групповом формате. Содержание подбирается сообразно нозологии нарушений, общая направленность которых состоит в информационно-разъяснительной работе для снижения эмоционального напряжения, выработки навыков саморегуляции, формирования внутренних средств контроля и управления текущим состоянием.
Релаксационные и медитативные техники, ориентированные на осознанное управление эмоциональным состоянием, снятие симптомов стресса, контроль болевого синдрома, проводятся как в индивидуальном режиме, так и в формате школы пациентов «Анти-стресс: осознанное управление болью». Занятия в комнате сенсорной разгрузки включают песочную терапию, расслабляющую сенсорную стимуляцию различных модальностей (аудио, видео, тактильная).
Также предусмотрены несколько вариантов светового, звукового и тактильного воздействия, которые разрабатываются по специальным методикам и позволяют регулировать обменные и восстановительные процессы в организме. Специальные световые эффекты «звёздного неба» способствуют снятию психоэмоционального напряжения, усилению положительного эмоционального настроя, стимуляции ослабленных зрительных функций. Регулярные занятия помогают преодолению трудностей засыпания и расстройств сна, стабилизации артериального давления, снятию мышечных зажимов, «мышечного панциря», снижению тревожности и раздражительности, облегчению хронического болевого синдрома, профилактике стресса.
Наконец, организовано психологическое консультирование с использованием арт-терапевтических техник и работа с психической травмой по методу ДПДГ (сенсибилизация и переработка быстрыми движениями глаз).
В заключение хочу сказать: мы стараемся оставаться верными своим принципам, в основе которых — доступность, человечность, качество. Именно поэтому мы и в дальнейшем будем расширять спектр реабилитационных методик, продолжать курс на автоматизацию и стандартизацию пациентоориентированных производственных и организационных процессов оказания медицинской помощи, чтобы наши специалисты всегда могли оправдать ожидание и доверие пациента!






.jpg)
 8(495)258-97-03
8(495)258-97-03 