Эпицентр перинатальной помощи на территории Югры №7(71), 2014 год
Сегодня, говоря о демографической политике, росте рождаемости, снижении перинатальной и младенческой смертности, недопущении материнской смертности от управляемых причин, никто не сомневается в огромной роли, отводимой перинатальным центрам, во влиянии на данные показатели. БУ «Сургутский клинический перинатальный центр» является эпицентром перинатальной помощи на территории Ханты-Мансийского автономного округа – Югры. Благодаря инициативе главного врача центра – профессора, доктора медицинских наук Ларисы Дмитриевны Белоцерковцевой в округе была создана региональная модель перинатальной помощи и организовано три перинатальных центра, обслуживающих три кластера: западный (Перинатальный центр БУ «Окружная клиническая больница» г. Ханты-Мансийска), центральный (БУ «Сургутский клинический перинатальный центр») и восточный (БУ «Нижневартовский перинатальный центр»).
С 2008 года территория обслуживания центра – центральная часть ХМАО – Югры: Сургут, Сургутский район, Нефтеюганск, Нефтеюганский район, Когалым, Пыть-Ях – с количеством населения более 726,5 тыс. человек. Кроме того, в перинатальный центр госпитализируются беременные женщины с врождёнными пороками развития сердца (так же как и с врождёнными пороками развития сердца плода) со всей территории Югры.
Учреждение оказывает высококвалифицированную специализированную и высокотехнологичную амбулаторно-поликлиническую и стационарную медицинскую помощь беременным женщинам, роженицам, родильницам, новорождённым детям, гинекологическим больным, включая оказание услуг по вспомогательным репродуктивным технологиям.
Сургутский перинатальный центр во многом формирует показатели округа: из 27 363 родов по ХМАО – Югре в 2013 году 9018 родов принято в Сургутском клиническом перинатальном центре, а это 32,9% от всех родов в автономном округе.
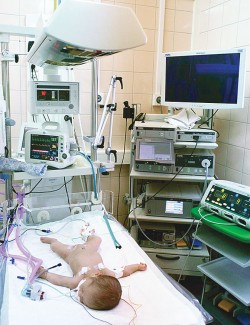
– Обслуживая такое огромное количество родов, мы реально понимали, что никакая детская больница не справится с таким количеством недоношенных детей и качеством медицинской помощи недоношенным детям, особенно с экстремально низкой массой тела (ЭНМТ), перинатальной патологией и особенно у новорождённых, требующих экстренного оперативного вмешательства, – рассказывает руководитель учреждения Лариса Белоцерковцева. – Всё это возможно только тогда, когда ребёнок получает весь комплекс медицинской помощи в одних стенах. Поэтому за последние шесть лет неонатальная служба перинатального центра претерпела значительные изменения. Начало было положено с момента открытия в центре своего отделения реанимации и интенсивной терапии новорождённых (ОРИТН) в конце 2007 года. Изначально отделение было рассчитано на 12 мест. Однако ввиду ежегодного роста рождаемости в регионе (количество родов только в Сургутском клиническом перинатальном центре за это время увеличилось с 6134 в 2007 году до 9018 в 2013-м, прирост 47%), а также внедрения новых технологий и подходов к выхаживанию новорождённых отделение было расширено до 21 места.
За годы работы отделения удалось значительно снизить показатель ранней неонатальной смертности и удерживать его на уровне, сопоставимом с показателями стран с высокоразвитой системой здравоохранения. Показатель ранней неонатальной смертности в 2013 году составил 0,66 на 1000 родившихся живыми.
Во всём мире наблюдается тенденция к увеличению количества преждевременных родов. Это связано и с изменениями состояния здоровья населения, и с развитием вспомогательных репродуктивных технологий. Поэтому основной контингент пациентов ОРИТН в современном перинатальном центре – это недоношенные дети, и особую категорию представляют собой пациенты с очень низкой и экстремально низкой массой тела при рождении. На сегодняшний день об уровне оказания медицинской помощи можно судить по проценту выживаемости среди детей с массой тела при рождении менее 1000 граммов. Для успешного оказания помощи таким пациентам необходимы внедрение и активное использование современных неонатальных технологий. Это и антенатальная профилактика РДС глюкокортикоидами, и раннее введение сурфактанта, и сохранение тепловой цепочки в родильном зале и на этапе транспортировки в ОРИТН, и широкое применение неинвазивных методик респираторной поддержки на этапе выхаживания в отделении реанимации новорождённых. Благодаря применению этих и других подходов (протоколы по энтеральному питанию, парентеральному питанию, рациональное использование антибактериальной терапии) удалось добиться значительных результатов в выхаживании детей с ЭНМТ.
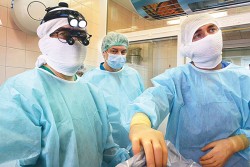
Некоторое время оказание помощи новорождённым с хирургической патологией требовало значительных усилий ввиду отдалённости многопрофильного детского стационара. Пациенты с очень низкой и экстремально низкой массой тела при рождении представляют собой особую группу ввиду специфичности течения постнатального периода, высокого риска осложнений со стороны незрелых органов и систем, в том числе требующих хирургического лечения. Очевидно, что транспортировка детей, требующих экстренных и срочных хирургических вмешательств, может значительно ухудшить прогноз, а в ряде случаев недопустима. В интересах пациента предоперационная подготовка, хирургическое лечение, а также послеоперационное выхаживание таких детей должны проводиться высококвалифицированной командой, специализирующейся на лечении состояний неонатального периода. Для улучшения качества оказания медицинской помощи этой категории пациентов и было принято решение об организации службы неонатальной хирургии. Круглосуточная доступность хирургической помощи новорождённым – ключ к снижению заболеваемости, летальности, а также к улучшению качества жизни детей с врождённой или приобретённой хирургической патологией.
В 2010 году в штат перинатального центра был принят детский хирург, а в 2013 году открыто отделение неонатальной хирургии с коечным фондом в составе отделения реанимации новорождённых и отделение патологии новорождённых и недоношенных детей. Результаты открытия службы неонатальной хирургии не заставили себя ждать. Применение и расширение возможностей неонатальной хирургии – один из обязательных компонентов современной методологии выхаживания новорождённых и недоношенных детей. Использование инновационных хирургических технологий в условиях перинатального центра повышает выживаемость и улучшение качества жизни недоношенных малышей, в том числе с экстремально низкой массой тела при рождении. За это время неонатальная хирургическая служба достигла значительных результатов. Совместная работа врачей анестезиологов-реаниматологов, неонатологов и детских хирургов привела к значительному снижению случаев НЭК – одного из наиболее тяжёлых состояний с высокими показателями инвалидизации и летальности.
Совершенствование акушерских технологий, открытие на базе перинатального центра отделения реанимации и интенсивной терапии новорождённых, лаборатории клинической микробиологии позволили снизить перинатальную смертность. Такие итоги обусловлены большими вложениями основных ресурсов в акушерские и перинатальные технологии.
Таким образом, на сегодняшний день в условиях БУ «Сургутский клинический перинатальный центр» оказывается практически весь спектр медицинской помощи беременным, роженицам, родильницам и новорождённым как с соматической, так и с хирургической патологией, за исключением высокоспециализированной помощи, такой как хирургическая коррекция ВПС, ряд пороков развития лёгких.
В перспективе планируется расширение спектра хирургических вмешательств у новорождённых детей, и сейчас идёт активная подготовка к внедрению фетальной хирургии.
Мы наметили для себя новые вершины профессиональной компетенции и будем их покорять.
Этапы становления и развития
Говорят, акушерство старо как мир. Искусство родовспоможения или акушерство имеет древние истоки. Оно существовало ещё со времён первобытнообщинного строя. Умение помочь роженице, пройдя сквозь года, в наши дни во многом усовершенствовалось. От периода матриархата, когда посильная помощь роженице оказывалась старшей в семье женщиной, до повивальной бабки в средневековье, а от неё – к первым акушеркам и, наконец, к созданию современной акушерской школы. На примере развития акушерской службы Сургута мы можем наглядно проследить все эти этапы.
1930 год. Впервые в городе развёртываются 15 акушерских коек в деревянном одноэтажном корпусе барачного типа при Сургутской районной больнице. В этом же здании через фанерную перегородку располагалось инфекционное отделение.
Печное отопление, непостоянное электрическое освещение – вот атрибуты тех будней. Акушерскую помощь оказывали только акушерки. Они же выезжали, в случаях необходимости, в посёлки Сургутского района. Оперативная акушерская помощь оказывалась врачами хирургического профиля.
Любовь к своей профессии, преданность делу, безотказность – таковы характерные качества этих мужественных, стойких женщин, первых акушерок Сургута.
В 60-х годах выделяется акушерская служба, для которой отводится отдельный корпус – деревянное здание для родильного отделения. В Сургуте появляются первые врачи акушеры-гинекологи.
Освоение недр Сургутской земли способствует миграционному приросту молодого населения. Город Сургут строится и растёт. Приезжают молодые новые кадры врачей акушеров-гинекологов.
Второй этап развития акушерской службы начинается со строительства и ввода стационара медико-санитарной части ПО «Сургутнефтегаз». С 1973 года работало родильное отделение, располагающееся на третьем и четвёртом этажах стационара. Оно состояло из физиологического отделения на 60 коек и обсервационного отделения на 20 коек. Но, учитывая прирост населения, оба отделения в 1,5–2 раза превышали количество коек.
Третий этап развития акушерской службы Сургута начался с вводом нового корпуса родильного дома при медсанчасти ПО «СНГ», который начал строиться в конце 70-х годов и открылся в 1981 году.
В 1984 году заместителем главного врача по родовспоможению при МСЧ ПО «СНГ» становится Лариса Дмитриевна Белоцерковцева – молодая, полная сил и энергии, уверенная в себе, трудолюбивая, умеющая отстоять проблемы родильного дома. Благодаря упорству и настойчивости, при поддержке главных врачей, удаётся начать новый виток в развитии службы родовспоможения. Роддом встаёт на ноги, приобретается новое оборудование, растут штаты и кадры, организуется своя анестезиологическая служба. Растёт и набирается опыта новая плеяда молодых врачей акушеров-гинекологов, анестезиологов-реаниматологов и неонатологов.
В 1984 году Лариса Белоцерковцева назначается главным специалистом по акушерству и гинекологии Комитета по здравоохранению города Сургута. Прекрасный организатор, она сумела добиться полной преемственности в работе между всеми подразделениями акушерско-гинекологической службы города и района, активно привлекая к работе заведующих всех подразделений этой службы, что выразилось в улучшении всех показателей службы города.
2 июня 1995 года после реорганизации МСЧ ПО «СНГ» в Сургуте организован Центр родовспоможения и репродукции. Главным врачом Центра назначается Лариса Дмитриевна. С 1995 года после реорганизации МСЧ ПО «СНГ» учреждение выросло в крупный клинический перинатальный центр со стационаром на 240 коек, поликлиническим и лабораторными отделениями с высоким современным уровнем оснащённости, хорошим кадровым потенциалом.
В 1997 году при сотрудничестве с кафедрой акушерства и гинекологии Московской медицинской академии им. И.М. Сеченова на базе Центра была создана кафедра акушерства и гинекологии медицинского факультета СурГУ. Под руководством д.м.н., профессора Белоцерковцевой Л.Д. защищено более 20 диссертаций на соискание учёной степени кандидата медицинских наук и 1 – доктора медицинских наук. Опубликовано более 600 научных статей, издано 44 учебно-методических пособия и 14 монографий.
С 1 июля 2008 года МУЗ «Клинический перинатальный центр» г. Сургута начало свою работу в новом статусе – БУ Ханты-Мансийского автономного округа – Югры «Сургутский клинический перинатальный центр». Это самый крупный в ХМАО перинатальный центр, приоритетными направлениями которого являются оказание медицинской помощи женщинам, новорождённым и детям до года.
Достижения Сургутского клинического перинатального центра на рынке медицинских услуг – это результат слаженной работы профессиональной работы специалистов и менеджеров учреждения разного уровня, таких как заместители главного врача Инна Ивановна Киличева, Валерий Валентинович Панкратов, Сергей Вячеславович Нефедов, Таисья Ильинична Салимова, Татьяна Викторовна Лепинских, Надежда Борисовна Тарасова, Ирина Анатольевна Эльзессер, Александр Григорьевич Рудаков; директор Надежда Борисовна Маркина, главный бухгалтер Людмила Николаевна Иванова, главная медицинская сестра Флорида Хамматовна Салаватова, главная акушерка Татьяна Ивановна Ульянина, начальник отдела общего обеспечения и делопроизводства Валентина Ивановна Мумбер.
Становление центра неотъемлемо связано с именами Любови Александровны Автомановой, Галины Ивановны Чарчиян, Нины Ивановны Трефиловой, Валентины Ивановны Саловой, Бориса Исааковича Гринберга, Бориса Алексеевича Володькина, Ирины Юрьевны Дрожжиной, Людмилы Александровны Мочаловой.
Традиции, заложенные предшественниками, поддерживают и развивают сегодняшние ведущие специалисты центра: Давид Шотович Бакурадзе, Юлия Вениаминовна Петина, Олег Юрьевич Пурнов, Ашот Вагаршакович Григорян, Вадим Николаевич Зинин, Николай Леонидович Нестеров, Валентина Викторовна Царева, Дмитрий Станиславович Шибков, Галина Аркадьевна Харисова, Татьяна Геннадьевна Петрова, Лидия Михайловна Мусиюк, Татьяна Михайловна Васечко, Валентина Владимировна Данилогорская, Ирина Николаевна Белинская.
Командой высококвалифицированных специалистов, средних медицинских работников накоплен богатый и по большей части уникальный опыт оказания неотложной помощи беременным, роженицам, находящимся в критическом состоянии. Специалисты разработали локальные клинические протоколы, основанные на лучших клинических практиках, и работают по ним. По итогам международной конференции, состоявшейся в январе 2014 года, в Сургутском клиническом перинатальном центре планируется открытие отделения международной межуниверситетской школы Яна Дональда по медицинской ультразвуковой диагностике в акушерстве и перинатологии. Руководство Школы объединяет усилия акушеров и неонатологов в решении общих задач своевременной и качественной диагностики, лечения перинатальной патологии плода и новорождённого ребёнка в 80 странах мира, и её представители, побывав в БУ «Сургутский клинический перинатальный центр», высоко оценили работу специалистов перинатального центра и качество пренатальной диагностики. Каждый день в стенах центра выполняется колоссальный объём работы, начиная от постановки диагноза, приёма сложных родов, реанимации и интенсивной терапии рожениц и новорождённых и завершая выхаживанием недоношенных детей с различной перинатальной патологией, врождёнными пороками развития, в том числе требующими хирургического вмешательства. Таким образом, на сегодняшний день в условиях БУ «Сургутский клинический перинатальный центр» оказывается практически весь спектр медицинской помощи беременным, роженицам, родильницам и новорождённым. Взаимодействие с центрами, оказывающими высокотехнологическую медицинскую помощь, позволяет принимать эффективные и своевременные решения.
Учреждение совершенствуется и развивается, главная мечта администрации и персонала – строительство перинатального центра с современными строительными и технологическими решениями, маломестным размещением пациентов в палатах, которое позволит развивать новые направления работы с младенцами, например, неонатальную хирургию или проведение внутриутробных операций.
Коллектив Сургутского клинического перинатального центра с уверенностью смотрит в будущее и верит в себя.





 8(495) 938-84-43
8(495) 938-84-43 